緩和ケア医師が教える終末期の在宅医療と在宅死(第15回ポジティブ介護開催御礼)
2017/02/04
2017年1月18日、15回目となるポジティブ介護では、飯塚病院 総合診療科・緩和ケア科の岡村知直先生に「最期の時を穏やかに −在宅死を考える−」というテーマで、終末期における在宅医療についてお話いただきました。

▼普段の仕事について
飯塚病院の総合診療科と緩和ケア科に属しています。
総合診療科とは?
何でも診れる内科です。
緩和ケア科とは?
亡くなっていく患者さんを支える専門科です。

・ホスピス(緩和ケア病棟)
・緩和ケアチーム
・緩和ケア外来
・在宅緩和ケア
の4つの機能があります。
/////////////////
▼人口ピラミッドの変化
25年前は「治すこと」「救うこと」がメインテーマでした。
35年後は「抱えて生きること」「看取ること」「癒やすこと」「支えること」がテーマになります。
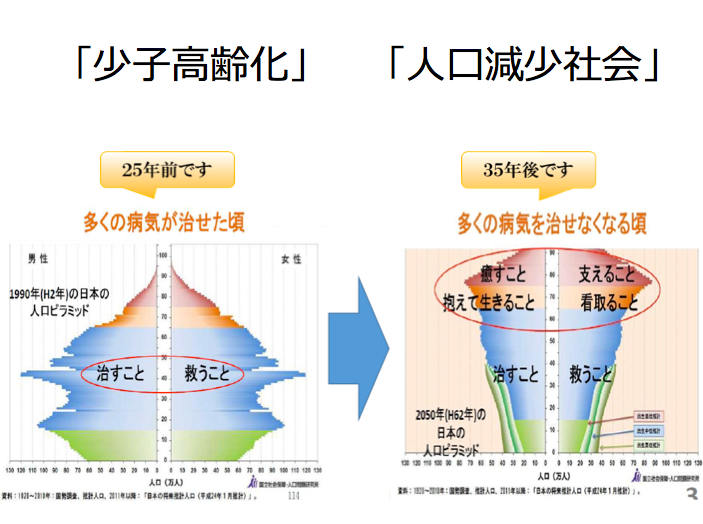
2025年がターニングポイント。団塊の世代が後期高齢者へ!
2010年は死亡者数約120万人→2030年には約160万人になります。
2030年には40万人が看取り場所が無い状態になってしまいます。
(東京では火葬場が足りず、死体安置専門のホテルがでてきている。)
/////////////////
▼患者さんはどう思っている?
「身体機能が落ちた時に、どこで生活したいですか?」
→2/3が「自宅」
「終末期にどこで療養したいですか?
→2/3が「できれば自宅」
と回答されています。
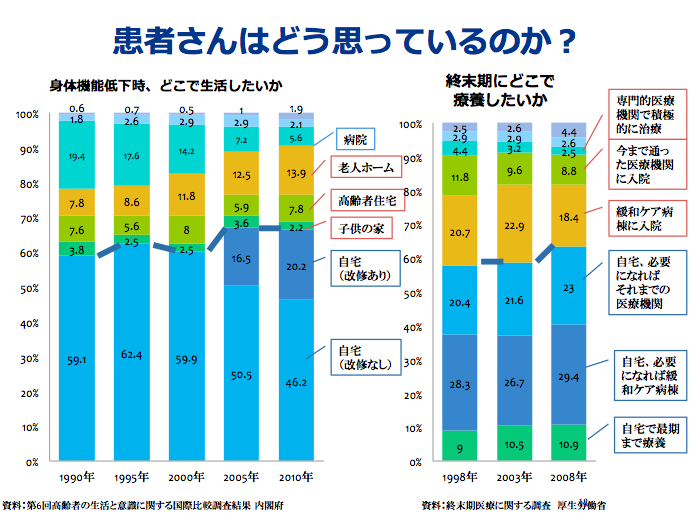
しかし、希望する療養場所は状況によって変化します。
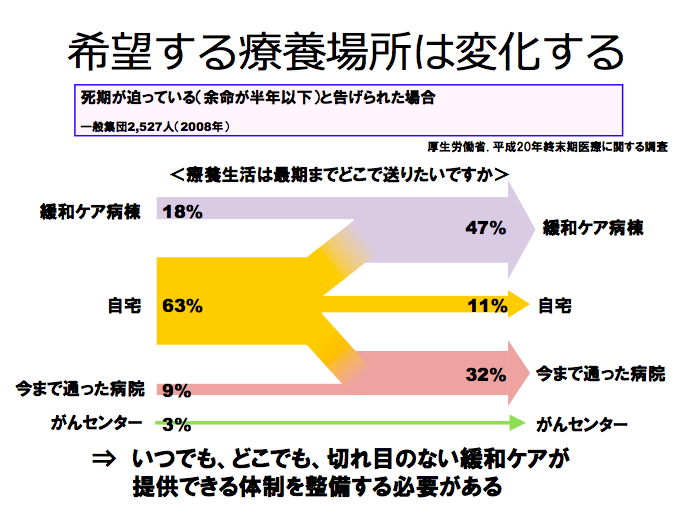
自宅で亡くなりたい方は63%から11%に減っています、なぜでしょう?
それは、終末期治療の中で、適切な情報提供がなされていないからです。
→いつでもどこでも、切れ目のない緩和ケアが提供できる体制が必要となっています!!
/////////////////
▼在宅医療とは
・一人で通院が困難な患者に対する医療です
・定期的な診療→「訪問診療」、緊急時の対応→「往診」と分けられています
・医療リソースの無い自宅なので、ポータブル医療機器をつかったり、ハンガーで点滴など色々工夫しながら医療をしています

▼病気と向き合うために理解しておくこと
・自分の病気は治る?治らない?
・治らないのであれば、どのぐらいの時間が残されてる?
・今より悪くなった時に回復する見込みはあるか?
→ガン、慢性疾患、認知症など、症状によって病状の進行が異なります。
自分の病状を理解しておくことが大切です!
▼社会と向き合う上で大切なこと
・社会資源を理解する(専門科に聞く)
・自分と家族ができることを理解しておく
・家族と価値観を共有しておく
/////////////////
▼アドバンス・ケア・プランニングとは?
・将来、意思決定能力が低下した場合の治療方針などについて、自分の価値観を共有しておくことです
・緩和ケアを早期から行うと、寿命が伸びるという結果が出ています
・早期から今後の方針や価値観について話し合うことも、改善の見込みにつながるかもしれません
・患者の気がかりや価値観、治療に関する意向・趣向などを決めておくことが重要です
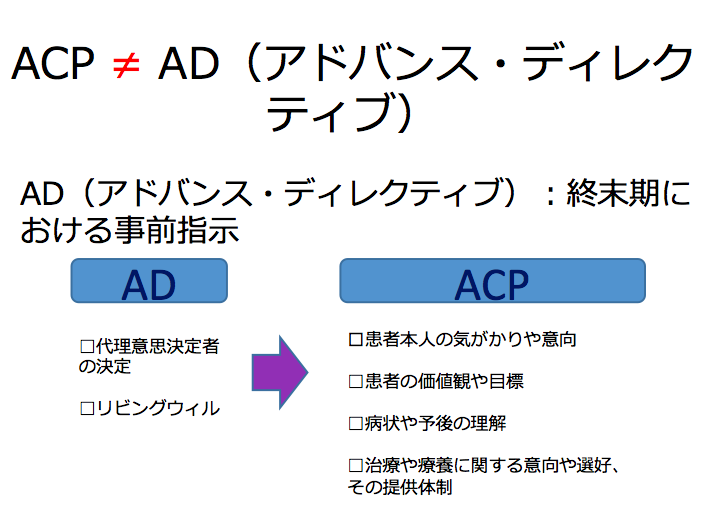
▼ACPの重要性
・細かな判断ではなく、価値観や大事にしていることを話しておけば、状況に応じて対応を考えてもらうことができます
・話し合うプロセスが重要。プロセスを共有することで、本人がどう考えているかを深く理解することができます
▼在宅医療で困らないためのメッセージ
①「誰でも病気になる」「みんないつか死ぬ」から目を背けないこと、心構えが重要!
②「事前の話し合い」と「価値観の共有」のチャンスを見逃さない
▼悩み相談会
・在宅死に関する親の価値観を聞くタイミングは?
→病気やケガ、入院など体調の変化があった際に聞くのが自然と話がしやすいと思う。
・家族が急な病気になった際に、医者に何を聞けばよいか知りたい。
→病名だけでなく、今後どのような症例が想定されるかや、一般的にどのくらい続く病気ケガなのかを予めメモに書いていき、医者にメモを見せながら一つ一つ回答してもらうと整理しやすくて良い。
例)①病状 ②平均余命 ③今後の身体症状 ④医療介護サービス支援(公的・民間)
・医療情報を取得する上で気を付けるべき点はあるか
→商品の販売目的で医学的根拠なく、健康に良いと記載している文章に関しては信ぴょう性に疑問が残る。大学や公的機関に所属している医師が学術的な論文として記載している医療情報は信頼性が高いと思う。
来月(2017年2月)のポジティブ介護は「先端技術を在宅介護で活用することの可能性」です!
くわしくはこちらをご覧ください >>
